|
Иногородним пациентам!
Вы живете вне Кировской области?
У Вас ухудшилось зрение?
Вам требуется операция?
Хотите сделать операцию бесплатно?
Последние новости
|
Лечение заболеваний сетчатки глазаЧто такое сетчатка? Стенка глазного яблока состоит из трех оболочек: наружней, средней и внутренней. Наружная (фиброзная) оболочка включает в себя роговицу и склеру. Средняя оболочка носит название сосудистой (хориоидея) и состоит из трех частей – радужки, ресничного (цилиарного) тела и собственно сосудистой оболочки. 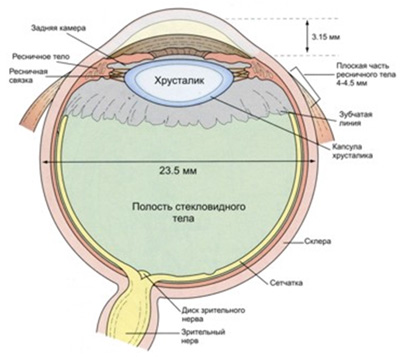 Вид глазного яблока в разрезе Сетчатка - внутренняя оболочка глазного яблока. Сетчатка обеспечивает зрительное восприятие за счет преобразования световой энергии в энергию нервного импульса, передающегося по цепи нервных клеток в кору головного мозга. Диск зрительного нерва является местом соединения нервных волокон сетчатки и представляет собой начало зрительного нерва, несущего зрительные импульсы в головной мозг. 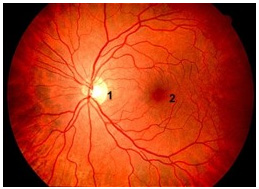 Картина глазного дна в норме: 1) Диск зрительного нерва 2) Желтое пятно (макулярная область). Макула (синонимы: макулярная область, желтое пятно) имеет форму горизонтального овала с диаметром около 5,5 мм . В центре макулы располагается углубление – центральная ямка (fovea), а на дне последней – ямочка (foveola). Фовеола располагается с височной стороны от диска зрительного нерва, на расстоянии приблизительно 4 мм. Особенность фовеолы заключается в том, что этой зоне плотность фоторецепторов максимальна и отсутствуют кровеносные сосуды. Эта область ответственна за цветовосприятие и высокую остроту зрения. За счет макулы мы имеем возможность читать. Только изображение, фокусирующееся в макуле, может быть воспринято мозгом четко и ясно. Сетчатка представляет собой очень сложно организованную структуру. Микроскопически в ней различают 10 слоев. Первым слоем сетчатки, непосредственно граничащим с подлежащей сосудистой оболочкой, является пигментный эпителий сетчатки. Это один слой плотно расположенных шестигранных клеток, содержащих большое количество пигмента. Клетки пигментного эпителия многофункциональны: они поглощают излишнее количество света, попадающего на фоторецепторы (для возникновения нервного импульса достаточно нескольких квантов света), участвуют в процессе разрушения погибших палочек и колбочек, в процессах их восстановления (регенерации), а также в метаболизме фоторецепторов (жизнедеятельности клетки). Клетки пигментного эпителия являются частью так называемого гематоретинального барьера, который обеспечивает избирательное поступление тех или иных веществ из кровеносных капилляров сосудистой оболочки в сетчатку.
Палочки и колбочки обладают различной световой чувствительностью: первые функционируют при низкой освещенности и ответственны за сумеречное зрение, вторые, напротив, могут функционировать лишь при достаточно ярком освещении (дневное зрение). Колбочки обеспечивают цветовое зрение. Область диска зрительного нерва лишена фоторецепторов, поэтому физиологически представляет собой так называемое «слепое пятно». Этой областью поля зрения мы не видим. Тест на нахождение слепого пятна. Закройте ладонью левый глаз. Правым глазом смотрите на четырехугольник слева. Постепенно приближайте лицо к экрану. Примерно на расстоянии 35- 40 см от экрана круг справа исчезнет. Объяснение этому явлению следующее: при этих условиях круг попадает на область диска зрительного нерва, которая не содержит фоторецепторов и поэтому «пропадает» из поля зрения. Стоит лишь немного сместить взгляд в сторону от четырехугольника, и круг возникает вновь. Слои сетчатки представляют собой последовательную цепь из трех нейронов и их межклеточных соединений. Структура сетчатки. Стрелкой показан ход световых лучей. ПЭ – пигментный эпителий; К – колбочка; П – палочка; Б – биполярная клетка; Г – ганглиозная клетка; А – амакриновая клетка, Го – горизонтальная клетка (эти два вида клеток относятся к так называемым вставочным нейронам, которые обеспечивают связи между клетками на уровне слоев сетчатки), М – мюллеровская клетка (клетка, обеспечивающая опорную, поддерживающую функцию, ее отростки формируют наружную и внутреннюю глиальную пограничную мембрану сетчатки). Свет, пройдя всю толщу сетчатки, достигает палочек и колбочек (1-й нейрон), в котором происходит фотохимическая реакция (преобразование энергии световой волны в нервный импульс). Затем импульс передается по цепи нейронов в кору головного мозга. Из этой цепи еще два нейрона находятся в сетчатке: биполярная клетка (2-й нейрон, находится во внутреннем зернистом слое) и ганглиозная (3-й нейрон, находится в ганглионарном слое) клетка. Около 1 млн. аксонов (отростков) ганглиозных клеток образуют слой нервных волокон сетчатки (9-й слой сетчатки), которые направляются к диску (началу) зрительного нерва. Эти волокна формируют зрительный нерв, который проходит через склеру и направляется в головной мозг. Сетчатка имеет двойной источник кровоснабжения: систему центральной артерии сетчатки и сосуды подлежащей сосудистой оболочки. Наружная часть сетчатки, включающая первые ее 3 слоя, питается из сосудистой оболочки. Внутренняя часть сетчатки (последующие 7 слоев) получает питание из центральной артерии сетчатки, которая проникает в глазное яблоко через диск зрительного нерва. Основные виды заболеваний сетчатки 1. Макулярная дегенерация (макулодистрофия). Макулярная дегенерация Это поражение центральной части сетчатки, приводящее к необратимому снижению зрительных функций, в первую очередь остроты зрения. Начальные симптомы заключаются в затуманивании, искривлении предметов, выпадении букв (буквы «ломаются »), цвета становятся менее яркими. Со временем происходит постепенное ухудшение центрального зрения, появление в центральной части поля зрения более или менее прозрачного пятна (центральная скотома). Проверка центрального зрения Один из способов протестировать малейшие изменения центрального зрения, когда они только появились - сетка Амслера. - Наденьте очки для чтения
Если Вы заметите, что какие-либо области на схеме выглядят как-то ненормально, например, линии разорваны, затуманены, или потеряли цвет, немедленно обратитесь к врачу. Сделайте этот тест для обоих глаз отдельно С одной стороны макулярная дегенерация приводит к значительным зрительным проблемам, но важно отметить так же, что даже в самых тяжелых случаях это заболевание не приводит к полной слепоте, так как парацентральное и периферическое зрение остается сохранено.
Существует две формы — сухая и влажная. При сухой форме происходит медленное прогрессирующее истончение сетчатки вследствие атрофии этой области на фоне недостаточного местного кровообращения. Влажная форма осложнена формированием патологических сосудов, которые образуют тонкие «неоваскулярные мембраны». Стенки этих вновь образованных сосудов отличаются повышенной хрупкостью, легко пропускают жидкую часть крови. Все это приводит к отеку и кровоизлияниям в окружающую сетчатку. Повторные эпизоды кровоизлияний (геморрагий) и последующие процессы их рассасывания приводят к формированию в макуле рубцовой ткани. Поэтому нарушение центрального зрения более выражены при экссудативной форме. Диагностика макулярной дегенерации. Во время обследования офтальмолог исследует центральную часть сетчатки после закапывания специальных капель, расширяющих зрачки, с помощью специального аппарата-офтальмоскопа. Для ранней диагностики применяются дополнительные методы исследования: цветоощущение, тест с сеткой Амслера, центральная периметрия, флюоресцентная ангиография сосудов глазного дна. Эти исследования позволяют уточнить диагноз, стадию заболевания, выбрать правильную тактику лечения. Лечение макулодистрофии При сухой форме макулярной дегенерации пациенту желательно раз в год проходить курсы консервативной терапии с целью улучшения кровоснабжения сетчатки. Такой курс лечения можно получить в стационарах нашей больницы. С помощью лазерного лечения макулодистрофии — лазерной коагуляции, на начальной стадии развития болезни осуществляется профилактика и может быть достигнуто улучшение зрительных функций. Лазерное лечение макулодистрофии в некоторых случаях также снижает риск тяжелой потери зрения. Суть этого метода состоит в том, что с помощью лазера «убираются» сосуды сетчатки, повреждающие макулу. Процедура вполне комфортна и безопасна для пациента. При некоторых формах макулодистрофии, эффективным методом лечения является фотодинамическая терапия. При таком методе, пациенту внутривенно вводится в течение 2 минут специальное химическое вещество — фотосенсибилизатор, который накапливается в болезненных сосудах. Накопившееся в этих сосудах вещество позволяет в течение этого времени убирать их лазером. Как правило, такой метод лечения не приводит к быстрому результату. Чаще всего процедура повторяется каждые 3 месяца до достижения необходимого результата. Роль питания Рядом исследований была показана сильная связь между питанием и развитием сенильной макулодистрофии. Было научно доказано, что люди, в меню которых входит много фруктов и овощей, особенно листовых зеленых овощей, реже страдают сенильной макулодистрофией. Более того, антиоксидантные витамины А и Е, в изобилии представленных в этих продуктах, в сочетании с цинком замедляют прогрессирование болезни. Это научный факт! Несколько советов пациентам: Если Вам был поставлен диагноз сенильной макулодистрофии, это не повод уходить в болезнь. Вы можете, пусть не намного, но улучшить состояние своей макулы некоторыми простыми изменениями в своем жизненном укладе. -Регулярно проверяйте свое зрение по решетке Амслера. Это позволит вовремя обнаружить изменения в сетчатке, требующие лечения. -Принимайте поливитамины с цинком. Это доказано замедляет развитие заболевания. -Включите в свой рацион листовые зеленые овощи: шпинат, листовую капусту, салат. -На солнце всегда одевайте очки с защитой от ультрафиолетовых лучей. Считается, что ультрафиолет повреждает пигментный эпителий сетчатки. -Бросьте курить. Курение нарушает работу сосудов, в т.ч. и сосудов сетчатки. -Не забывайте про физические упражнения. Это приводит к общему оздоровлению организма и увеличивает эффективность работы сосудистой системы. Несколько советов для облегчения чтения: -Используйте галогеновые лампы. Они дают более равномерное освещение. -Направляйте свет непосредственно на текст. Это увеличивает контрастность букв и, соответственно, их восприятие. -Используйте лупу. Это позволяет сильно увеличить видимый размер шрифта. -Попробуйте аудиокниги и книги с крупным шрифтом. Такие издания можно найти в специализированных библиотеках. Периферические дегенерации и разрывы сетчатки Периферическая зона сетчатки практически не видна при обычном осмотре глазного дна, так как находится за «экватором» глазного яблока. К сожалению, именно в этой зоне чаще всего развиваются дистрофические (дегенеративные) процессы, часто связанные с увеличением длины глаза, и, как следствие, прогрессированием близорукости и ухудшением кровообращения в сосудистой оболочке в этой зоне. Таковы основные предпосылки развития одного из самых грозных офтальмологических заболеваний – отслойки сетчатки. При прогрессировании дистрофических изменений в глазу пораженные участки сетчатки постепенно истончаются, здесь часто формируются тракции (натяжения) между измененным стекловидным телом и сетчаткой, которые, воздействуя в течение длительного времени на сетчатую оболочку, формируют разрыв, через который жидкая часть стекловидного тела поступает под сетчатку, и, приподнимая, отслаивает ее. Существует несколько видов периферических дистрофий (дегенераций), различных по степени опасности возникновения разрывов и отслойки сетчатки.
Разрывы сетчатки могут возникать из-за травмы или из-за различных патологических изменений в глазу, например, высокой степени близорукости, или старческих изменений. Сетчатка близоруких людей более подвержена развитию патологических изменений из-за удлинения глаза и растянутости всех его оболочек. При таком строении глаза нарушается питание сетчатки, она становится истончённой. При некоторых обстоятельствах (например, травме), или даже без видимой причины, она может легко рваться. Лечение периферических дистрофий сетчатки Для своевременного лечения периферических дегенераций и предотвращения развития отслойки сетчатки пациентам из группы риска (см . выше) рекомендуется периодически (один раз в полгода-год) проходить профилактический осмотр у специалистов, владеющих специальными навыками осмотра периферии глазного дна. Обычно этим занимаются лазерные хирурги, т.к. для выявления дистрофий сетчатки, разрывов или, в некоторых случаях, начальной отслойки сетчатки используется специальное оборудование и специальные методы обследования. В ходе обследования лазерный хирург принимает решение — либо порекомендовать пациенту динамическое наблюдение, либо провести периферическую отграничительную лазеркоагуляцию сетчатки. Эта легко переносимая амбулаторная процедура позволяет отграничить пораженные отделы сетчатки и не дать отслойке распространиться в направлении центральных отделов глазного дна. Благодаря этой процедуре после своевременного осмотра тысячам пациентов удалось избежать тяжёлых операций и инвалидизации. Симптомы отслойки сетчатки: вспышки света или расплывчатость центрального зрения. ощущение "шторки", "занавески" перед глазом, тени в поле зрения. крупные помутнения или пятна, перемещающиеся в поле зрения Диабетическая ретинопатия Глазные осложнения часто встречаются при сахарном диабете и могут привести к частичной или полной потере зрения. Тем не менее, многое можно сделать, чтобы избежать столь печального исхода. Катаракта, например, встречается у больных диабетом в два раза чаще, чем у здоровых людей, но от нее можно с успехом избавиться хирургическим методом лечения. Самым же тяжелым глазным осложнением диабета является диабетическая ретинопатия. Это прогрессивно развивающееся повреждение сетчатки. Своевременное и адекватное лечение диабетической ретинопатии методом лазерной коагуляции может существенно снизить или предотвратить риск слепоты. Но диабетическая ретинопатия, развиваясь, может длительно не проявлять себя снижением зрения, а когда обнаруживается, то лечение часто оказывается запоздалым или становится невозможным. Другими словами, болея диабетом, можно иметь угрожающую зрению ретинопатию и долго не догадываться об этом. Профилактика слепоты при диабете Большинство больных диабетом при длительности заболевания свыше 10 лет имеют те или иные признаки поражения сетчатки. Тщательный контроль уровня глюкозы в крови, соблюдение необходимой диеты и ведение здорового образа жизни позволяют уменьшить, но не исключают риск слепоты от глазных осложнений диабета. Поэтому наиболее верный путь предупреждения слепоты - строгое соблюдение периодичности осмотров глазного дна офтальмологом.
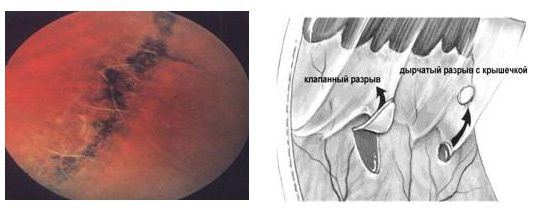
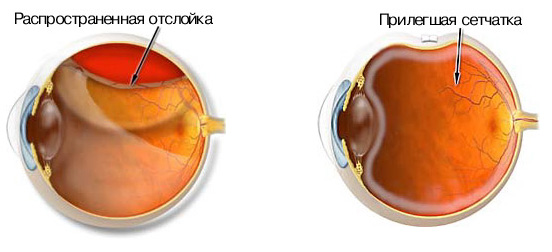
* - при беременности повторные осмотры проводятся каждый триместр даже при отсутствии изменений со стороны глазного дна. Лечение. Поскольку поражение сетчатки при диабете имеет вторичный характер, крайне важно системное ведение основного заболевания - тщательный контроль уровней глюкозы крови, артериального давления, функций почек. Лазерное лечение выполняется амбулаторно и является наиболее широко применяемым методом лечения при диабетической ретинопатии и макулярном отеке. Сущность лазерного воздействия сводится к: - разрушению бессосудистых участков сетчатки, являющихся источником выделения факторов роста новообразованных (неполноценных) сосудов, являющихся источником кровоизлияний в полость глаза и отека сетчатки; При препролиферативной или пролиферативной диабетической ретинопатии (ДР) лазерные ожоги наносятся по всей сетчатке, исключая ее центральные отделы (панретинальная лазеркоагуляция) Новообразованные сосуды подвергаются фокальному лазерному облучению. Данный хирургический метод особенно высоко эффективен при раннем начале лечения, долговременно предупреждая слепоту в 90% и более случаев. В запущенных ситуациях эффективность лазеркоагуляции сильно снижается. В случае диабетического макулярного отека лазерному воздействию подвергаются центральные отделы сетчатки. Долговременность эффекта лечения в значительной степени определяется системным статусом пациента. Хирургическое лечение (витрэктомия) показано при массивных внутриглазных кровоизлияниях или запущенной пролиферативной ретинопатии. Суть витрэктомии заключается в удалении из полости глаза сгустков крови, помутневших порций стекловидного тела и фиброваскулярных тяжей на поверхности сетчатки. Аспирация стекловидного тела производится в максимально полном объеме. По возможности удаляется задняя гиалоидная мембрана, располагающаяся между сетчаткой и стекловидным телом, и играющая важную роль в развитии пролиферативной ретинопатии. Консервативное лечение. При гемофтальме пациенту рекомендуется максимум времени проводить сидя с закрытыми обоими глазами. Этот простой метод способствует тромбированию кровоточащего сосуда и осаждению элементов крови в нижние отделы полости глаза под влиянием гравитации. После достаточного повышения прозрачности оптических сред глаза производится лазерное лечение диабетической ретинопатии. Если в течение 1 мес. этого не происходит, то обычно выполняется витрэктомия. Лекарственная терапия диабетической ретинопатии и гемофтальма - один из наиболее противоречивых разделов современной офтальмологии. С одной стороны, по данному вопросу проведено большое количество исследований и продолжается активный поиск лечебных препаратов. С другой стороны, на сегодняшний день не существует медикаментозных препаратов, эффективность которых в лечении диабетической ретинопатии доказана. В современных зарубежных руководствах и пособиях по ведению диабетической ретинопатии и гемофтальма методы их лекарственного лечения либо не рассматриваются, либо упоминаются вкратце в разделе о перспективных разработках. По этой причине в системе здравоохранения большинства стран со страховой организацией медицины консервативная терапия диабетической ретинопатии не проводится и общепринятыми методами лечения больных с ДР являются системное ведение диабета, лазеркоагуляция и хирургическое лечение глазных осложнений диабета. Таким образом, на сегодняшний день методом выбора лечения глазных осложнений диабета является лазерная коагуляция сетчатки. В запущенных случаях показано проведение хирургического лечения. Лекарственная терапия диабетической ретинопатии является предметом перспективных научных исследований и не имеет достаточных оснований для широкого применения в практической офтальмологии. Традиционно выполняемое во многих глазных стационарах России консервативное лечение больных с ДР является не только примером нерационального расхода бюджетных средств, но и одной из главных причин позднего обращения больных за лазерным лечением. Отслойка сетчатки Отслойка сетчатки не является истинным отделением всех 10 слоев от подлежащей сосудистой оболочки. При отслойке сетчатки происходит отделение слоя палочек и колбочек от пигментного эпителия. Это приводит к нарушению питания и функционирования наружных слоев сетчатки и ведет к потере зрения. Различают 3 вида отслоек сетчатки: - регматогенная (первичная) отслойка сетчатки Регматогенная (от греч. rhegma - разрыв) отслойка сетчатки связана с наличием разрыва сетчатки, через который под нее проникает жидкость из стекловидного тела. Существует два основных механизма формирования разрыва сетчатки. Первый связан с истончением сетчатки в зоне дистрофий. При втором механизме разрыв сетчатки возникает при натяжении (тракции), которое испытывает сетчатка со стороны стекловидного тела при развитии его возрастных изменений и задней отслойки (см. далее). При близорукости к отслойке сетчатки приводит сочетание сразу нескольких предрасполагающих факторов: преждевременное разжижение стекловидного тела, большая частота встречаемости решетчатой дистрофии и дистрофии типа «след улитки», большая частота развития задней отслойки стекловидного тела в осложненном течении (т.е., с образованием разрыва, кровоизлияниями в полость стекловидного тела).
Клинические проявления отслойки сетчатки Клиническая картина отслойки сетчатки довольно характерна. Предшественниками отслойки являются появление световых феноменов: «вспышек», «искр», зигзагов «молний». Эти явления (фотопсии) указывают на наличие раздражения фоточувствительных клеток сетчатки, обусловленного тракцией со стороны стекловидного тела. Они особенно хорошо заметны при закрытых глазах. Для диагностики возникающих поражений важно запомнить локализацию этих симптомов и сообщить об этом офтальмологу. Нередко возникают плавающие помутнения (или существенно увеличивается количество уже имеющихся) в поле зрения. Степень выраженности варьирует от множества «черных точек» и «хлопьев сажи», до плавающих «кружев» или черной «занавески» перед глазом. Появление их бывает связано с повреждением сосудов сетчатки при ее разрыве с последующим кровоизлиянием в стекловидное тело. Плавающие помутнения в виде «хлопьев сажи» и появление «темной занавески» - начальные признаки развивающейся отслойки сетчатки Возникновение этих двух симптомов обычно совпадает по времени, однако плавающие помутнения могут появиться и через несколько дней после вспышек. Надо отметить, что вышеописанные симптомы являются проявлением тракции со стороны стекловидного тела. Поэтому, в связи с повышенным риском развития отслойки сетчатки, при возникновении подобных жалоб целесообразно сразу же обратиться к офтальмологу с целью профилактического осмотра крайней периферии глазного дна при широком зрачке. Своевременное обращение к офтальмологу даст возможность выявить осложненный вариант течения отслойки стекловидного тела, вовремя провести лазерную коагуляцию (см. далее) дефектов сетчатки и поможет избежать развития тяжелых последствий отслойки. При черепно-мозговой травме, падении с высоты, прямой травме глаза даже при отсутствии каких-либо жалоб со стороны органа зрения необходима консультация врача-офтальмолога. Осмотр специалиста позволит выявить разрывы и начальные признаки отслойки сетчатки, а профилактическое лазерное лечение – предотвратить ее дальнейшее прогрессирование. К более редким симптомам отслойки сетчатки относятся боли в глазу, которые возникают в момент формирования разрыва при резкой тяге (тракции) стекловидного тела на цилиарное тело, которое имеет богатую чувствительную иннервацию (сама сетчатка не имеет болевых рецепторов). Дальнейшее прогрессирование отслойки сетчатки сопровождается появлением черной «занавески» перед глазом, постепенно занимающей все большую часть поля зрения.
Время, за которое происходит существенное сужение поля зрения и нарушается центральное зрение, в значительной степени зависит от места расположения разрыва сетчатки. При расположении разрыва в нижней половине глазного днаотслойкасетчатки может прогрессировать медленно (зависит также от функционального состояния стекловидного тела), в течение нескольких недель и даже месяцев, долго не вызывая появления дефектов в поле зрения. Отслойки с таким расположением разрыва очень коварны – часто их выявляют лишь при вовлечении в процесс макулярной области, что существенно ухудшает прогноз относительно зрительных функций. Напротив, если разрыв сетчатки находится в верхней половине глазного дна (а это встречается чаще всего), прогрессирование отслойки сетчатки может произойти очень быстро (в течение нескольких дней). Жидкость, скапливающаяся под сетчаткой, в силу своего более высокого удельного веса, постепенно опускается все ниже, отслаивая сетчатку на все большей площади. Если не предпринимать никаких действий, этот процесс приведет к вовлечению в отслойку всех квадрантов сетчатки, в том числе и макулярной области (тотальная, полная отслойка сетчатки). При вовлечении в отслойку макулы возникает искажение формы и размеров предметов, их искривление и колебание с последующим резким снижением центрального зрения Дефекты в поле зрения очень разнообразны и изменчивы. В утренние часы может отмечаться некоторое улучшение з рительных функций, поскольку во время сна в положении на спине часть жидкости рассасывается, и отслойка может самостоятельно прилегать. При приеме вертикального положения ситуация повторяется и описанные выше симптомы возникают вновь. Этот симптом временного улучшения зрительных функций характерен только для «свежей» отслойки сетчатки. При длительном существовании отслойки в ткани сетчатки происходят необратимые изменения, она постепенно утрачивает свою эластичность, становится малоподвижной, и уже не может самостоятельно прилечь на место. Диагностика отслойки сетчатки Ранняя диагностика отслойки сетчатки имеет первостепенное значение, поскольку позволяет своевременно начать лечение и предотвратить неизбежную потерю зрения. В процессе обследования больного с отслойкой сетчатки можно выделить следующие три группы методов исследования: Стандартные (рутинные) методы офтальмологического обследования: - Определение остроты зрения (визометрия) Лечение отслойки сетчатки Отслойка сетчатки относится к разряду заболеваний, требующих срочного лечения. Основной метод лечения этой патологии – хирургический. Основной задачей при лечении отслойки сетчатки является сближение слоя палочек и колбочек с пигментным эпителием и отграничение разрыва очагами слипчивого хориоретинального воспаления (местного асептического (стерильного) воспалительного процесса). Термин говорит сам за себя: процесс заканчивается своего рода «склеиванием» сетчатки с подлежащей сосудистой оболочкой и препятствует прогрессированию отслойки сетчатки в дальнейшем. Обязательным условием успеха операции по поводу отслойки сетчатки, является их своевременность, поскольку длительное существование отслойки приводит к необратимым изменениям сетчатки, гибели зрительных нейронов. Все методы хирургии отслойки сетчатки подразделяются на экстрасклеральные (вмешательство производится на поверхности склеры) и эндовитреальные (вмешательство проводится изнутри глазного яблока). Целью любой операции по поводу отслойки сетчатки является сближение отслоенной сетчатки с пигментным эпителием. При экстрасклеральной хирургии отслойки сетчатки этого добиваются путем создания участка вдавления склеры (операция пломбирования склеры). При этом за счет созданного вала вдавления происходит блокирование разрывов сетчатки, а жидкость, скопившаяся под сетчаткой, постепенно всасывается пигментным эпителием и капиллярами сосудистой оболочки. В предоперационном периоде необходимо соблюдать постельный режим. Это требуется для того, чтобы пузыри отслоенной сетчатки за счет рассасывания субретинальной жидкости уменьшились в объеме. Это существенно облегчит процедуру нахождения (локализации) разрыва во время операции. В послеоперационном периоде, как минимум на одни сутки, также назначается постельный режим. В настоящее время в качестве основного материала для пломбирования склеры используется мягкая силиконовая губка. Это эластичный материал, из которого легко можно выкроить пломбу необходимого размера и конфигурации. Техника операции заключается в следующем: после точной локализации места разрыва или разрывов (если их несколько) хирург помечает эти зоны на склере. Затем выкраивается пломба необходимой величины и подшивается к склере в месте проекции разрыва.
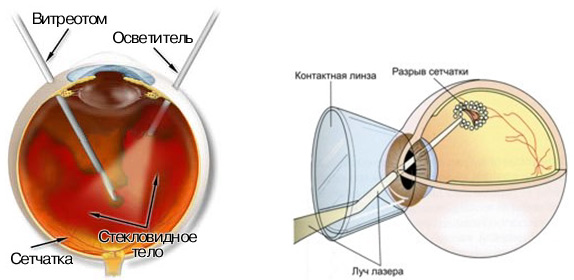
После операции могут развиться следующие осложнения: А. В раннем послеоперационном периоде. Инфицирование операционной раны и внедрение инфекции в окружающие глазное яблоко ткани глазницы (острый целлюлит орбиты). Для профилактики развития инфекционных осложнений в послеоперационном периоде пациенту назначают комплексную (местную и общую) противовоспалительную и антибактериальную терапию; Отслойка сосудистой оболочки; Подъем внутриглазного давления; Дисбаланс глазодвигательных мышц в раннем послеоперационном периоде, сопровождающийся чувством двоения; Опущение верхнего века (птоз) вследствие травмирования и растяжения мышцы, поднимающей верхнее веко во время операции и негативного влияния отека век в послеоперационном периоде. При расположении большой пломбы под глазодвигательной мышцей возможно нарушение ее функции - развитие косоглазия; Б. В позднем послеоперационном периоде. Обнажение имплантата (позднее осложнение: возникает спустя несколько недель или месяцев после операции). Лечение заключается в покрытии обнажившейся губки конъюнктивой. При инфицировании имплантата производится его удаление; Различные изменения в центральной (макулярной) области – формирование мембран, которые вызывают деформацию этой зоны сетчатки, приводя к искажению предметов и снижению остроты зрения («целлофановая» макулопатия); формирование в макулярной области микрокист (микрополостей в толще сетчатки) и очагов дегенерации (кистозная макулопатия) и др.; Изменение рефракции в сторону близорукости (в пределах нескольких диоптрий). Чаще это встречается при циркулярном пломбировании склеры за счет того, что вал вдавления искусственно увеличивает преднезаднюю ось глазного яблока (см. раздел «рефракция»). При большой радиальной пломбе возможно развитие астигматизма, трудно поддающегося коррекции; В. Неудачи экстрасклеральной хирургии отслойки сетчатки. Отсутствие прилегания отслойки сетчатки в раннем послеоперационном периоде. Наиболее частые причины: а) неправильное расположение пломбы и вследствие этого отсутствие блокирования разрыва сетчатки; б) ситуация, когда во время операции не были найдены все разрывы сетчатки, либо сформировались новые. Повторная отслойка сетчатки (рецидив): наиболее частая причина рецидива отслойки – развитие изменений в стекловидном теле и на поверхности сетчатки (так называемая пролиферативная витреоретинопатия). При этом возникают выраженные тракции на сетчатку, что может привести к ее деформации, возникновению новых разрывов или разблокированию старых. Для эффективного лечения этого состояния необходимо проведение эндовитреального вмешательства. Консервативное лечение (применение ферментных препаратов в виде таблеток или инъекций), как правило, малоэффективно. Восстановление зрительных функций в послеоперационном периоде происходит постепенно, в течение нескольких месяцев. Послеоперационная острота зрения в значительной степени зависит от длительности существования отслойки и вовлечения в нее макулярной области. Баллонирование склеры. Суть операции заключается во временном подшивании к склере в зоне проекции разрыва сетчатки специального катетера с баллоном. При накачивании такого баллона возникает тот же эффект, что при пломбировании склеры (формируется вал вдавления). Операция баллонирования склеры Блокирование разрыва при помощи баллона позволяет добиться рассасывания субретинальной жидкости и провести в последствии лазеркоагуляцию сетчатки. После формирования спаек сетчатки с подлежащими тканями баллон извлекается. Баллонирование склеры менее травматично, чем пломбирование, однако, показания для последней операции значительно шире. Эндовитреальная хирургия отслойки сетчатки При выполнении эндовитреального вмешательства доступ к полости стекловидного тела и сетчатке обеспечивается через три склеротомии (микроразрез длиной менее 1 мм) в области плоской части цилиарного тела. К одной склеротомии подшивается канюля, через которую в полость стекловидного тела подается физиологический раствор с целью поддержания тонуса глазного яблока в течение всего периода операции, а две другие служат для введения источника освещения и специального инструмента – витреотома. Витреотом представляет собой полый цилиндр диаметром около 1 мм , инструмент позволяет проводить рассечение внутриглазных тканей и одновременно проводить удаление (аспирацию) содержимого полости стекловидного тела. При необходимости, во время операции вместо витреотома можно использовать другие эндовитреальные инструменты (ножницы, пинцеты, шпатели и т.д.). При проведении эндовитреальноговмешательства осмотр полости стекловидного тела и сетчатки хирург осуществляет через зрачок с помощью операционного микроскопа; на роговице при этом находится специальная контактная линза. Используя контактные линзы с широким полем обзора и ряд специальных хирургических приемов, во время операции можно осмотреть всю полость стекловидного тела и сетчатку вплоть до крайней периферии. Поскольку при выполнении любой эндовитреальной операции производится удаление стекловидного тела, вмешательство называется витрэктомией. Показаниями для проведения витрэктомии при регматогенной отслойке сетчатки являются: Гигантские разрывы сетчатки и отрывы ее от зубчатой линии на большом протяжении; Пролиферативная витреоретинопатия (ПВР) с формированием фиксированных складок сетчатки на протяжении более чем 3/4 окружности глазного дна (по классификации ПВР стадия С3 и выше); Заднее расположение разрыва сетчатки (особенно большого), когда экстрасклеральное пломбирование существенно затруднено в техническом отношении. Кроме того, пломба, находящаяся в области заднего полюса, оказывает негативное влияние на макулярную область: приводит к деформации сетчатки, образованию складок, формированию преретинальных (расположенных перед сетчаткой) мембран, ускоряет развитие пролиферативной витреоретинопатии и др.; Разрыв сетчатки, сочетающийся с гемофтальмом (кровоизлияние в стекловидное тело). Во время проведения эндовитреального вмешательства по поводу регматогенной отслойки сетчатки хирург производит удаление стекловидного тела и задней гиалоидной мембраны. С целью снятия существующих тракций на сетчатку в зоне разрывов, эти области тщательно обрабатываются витреотомом, удаляются все мембраны и тяжи, которые стягивают сетчатку и не позволяют ей прилечь на место. При старых отслойках с выраженной пролиферативной витреоретинопатией ткань сетчатки иногда бывает изменена настолько, что ей невозможно придать прежнюю форму и приложить к подлежащим оболочкам без проведения послабляющих периферических разрезов (периферическая ретинотомия). Для облегчения манипуляций с сетчаткой во время операции широко используют перфторорганические соединения (ПФОС) – так называемую «тяжелую воду». ПФОС представляют собой бесцветные прозрачные жидкости с удельным весом 1,7-2,0. За счет своей тяжести пузырь ПФОС всегда располагается на глазном дне, придавливая сетчатку к подлежащим тканям и расправляя ее.
Удаление субретинальной жидкости производится специальным инструментом – экструзионной канюлей непосредственно через разрыв сетчатки. После удаления субретинальной жидкости сетчатка расправляется при помощи ПФОС. Затем производится лазеркоагуляция зон разрывов с помощью эндолазера (лазерный световод вводится в полость стекловидного тела). После этого ПФОС заменяют на сбалансированный физиологический раствор (BSS), а склеротомии зашивают. Витрэктомия и этап коагуляции области разрыва сетчатки с помощью эндолазера При необходимости ПФОС может быть оставлено в полости стекловидного тела сроком до 7-10 дней с целью краткосрочной тампонады. Затем, на втором этапе, оно также замещается на BSS после дополнительной коагуляции сетчатки. Для более длительного тампонирования (сроком до 1-1,5 месяцев) полости стекловидного тела применяют специальные длительно рассасывающиеся газы или, чаще, воздушно-газовые смеси. Использование газовой тампонады возможно тогда, когда произведена адаптация сетчатки к подлежащим тканям и у хирурга есть уверенность, что после рассасывания газа сформируются надежные спайки сетчатки с подлежащими тканями. В период рассасывания газа зрение остается низким, поскольку газовый пузырь нарушает ход лучей в оптической системе глаза и вызывает светорассеяние. С целью длительной тампонады применяется так называемое силиконовое масло. Силиконовое масло удаляют из глаза обычно не ранее чем через 2-3 месяца, но оно может находиться в полости стекловидного тела и значительно больший промежуток времени, хотя это значительно повышает риск развития осложнений (формирование катаракты, развитие помутнений роговицы , повышение внутриглазного давления и некоторые другие). Лазерные методы лечения отслойки сетчатки Целью лазерного лечения является создание спайки между сетчаткой и подлежащей сосудистой оболочкой. Для этого используются лазеры-коагуляторы, которые вызывают образование локальных микроожогов сетчатки (лазеркоагулятов). Лазерное лечение применяется: С целью профилактики отслойки сетчатки (профилактическая лазеркоагуляция). Лазерную коагуляцию используют для отграничения опасных дистрофий сетчатки (в первую очередь «решетчатой» и «след улитки»). Для их выявления необходим тщательный осмотр периферии глазного дна в условиях максимального мидриаза (при максимально расширенном зрачке). Такое исследование необходимо проводить не реже одного раза в 6 месяцев пациентам с повышенным риском развития отслойки сетчатки (близорукость, наличие отслойки сетчатки у ближайших родственников, перенесенные в прошлом операции на органе зрения и др.). С целью отграничения уже существующей отслойки сетчатки (лечебная лазеркоагуляция). Как правило, отграничительная лазеркоагуляция может быть применена в случае локальной плоской отслойки сетчатки, в тех случаях, когда проведение радикального хирургического вмешательства по каким-либо причинам невозможно (например, при тяжелом общем состоянии больного). С целью дополнительной коагуляции зоны разрыва после хирургической операции по поводу отслойки сетчатки. Процедура лазеркоагуляции сетчатки проводят под местной анестезией (после закапывания раствора анестетика). На глаз устанавливается специальная контактная линза (трехзеркальная линза Гольдмана), позволяющая сфокусировать лазерное излучение на любой участок глазного дна. Зона разрыва или локальной отслойки сетчатки отграничивается несколькими рядами лазеркоагулятов. Для образования прочной хориоретинальной спайки требуется время – около 10-14 дней. Отсутствие прогрессирования отслойкисетчатки, ее распространения за границу коагулятов служит основанием считать данную лазеркоагуляцию успешной. При проведении излишне «жесткой» лазеркоагуляции больших по площади зон сетчатки возможно развитие следующих осложнений: экссудативная отслойка сетчатки, отслойка сосудистой оболочки (при надлежащем лечении эти осложнения разрешаются в течение нескольких дней), дегенеративные изменения в макулярной области (макулопатия). После успешной профилактической лазеркоагуляции не реже чем 1 раз в 6 месяцев, а по рекомендации врача и чаще, необходимо производить профилактический осмотр периферии глазного дна обоих глаз с широким зрачком на предмет появления новых зон дегенераций сетчатки или возникновения истончения и разрывов сетчатки в ранее выявленных зонах. Профилактическая лазеркоагуляция таких участков позволит в несколько раз снизить риск развития отслойки сетчатки и избежать потери зрительных функций. Поэтому отслойку сетчатки необходимо начинать лечить как можно раньше - желательно, не позднее двух недель с момента её возникновения. Тогда при первом лечении можно достичь примерно 80% успеха. В других случаях, для того, чтобы "положить" сетчатку на место, могут потребоваться неоднократные операции. |
-
Новости -
О клинике - О клинике
- About clinic
- Наши преимущества
- Схема проезда
- Контакты
- Медицинский персонал
- Лицензии
- Награды
- История
- Вакансии
- Открытые закупки
- Антикоррупция
- Информационная безопасность
- Специальная оценка условий труда
- План мероприятий по улучшению УТ 2015 г.
- План мероприятий по улучшению УТ 2016 г.
- План мероприятий по улучшению УТ 2017 г.
- План мероприятий по улучшению УТ 2018 г.
- План мероприятий по улучшению УТ 2019 г.
- Сводная ведомость КУТ 2015 г.
- Сводная ведомость КУТ 2016 г.
- Сводная ведомость КУТ 2017 г.
- Сводная ведомость КУТ 2018 г.
- Сводная ведомость КУТ 2022 г.
- Сводная ведомость КУТ 2023 г.
- Электронные копии документов
- Правила внутреннего распорядка
- Кодекс профессиональной этики медработников
- Политика обработки персональных данных
- Противодействие коррупции
-
Пациентам - Как нас найти
- Режим и график работы
- Виды медицинской помощи
- Услуги
- Медицинский персонал
- Запись на прием
- Госпитализация
- Оказание медицинской помощи
- Бесплатная юридическая помощь
- Диспансеризация
- Профилактика ОРВИ и пневмоний
- Ознакомление с меддокументацией
- Юридическим лицам
- Оценка качества нашей работы
- Страховые медицинские организации
- График приема граждан
- Часто задаваемые вопросы
- Полезная информация
-
Акции -
Специалистам -
Горячая линия -
Оценка качества -
Книга отзывов -
Контакты -
Карта сайта












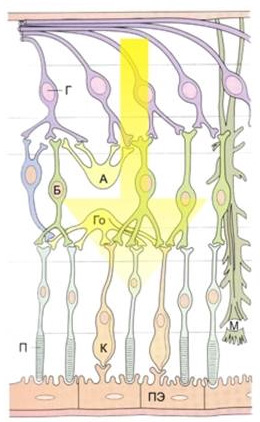 Второй слой сетчатки представлен светочувствительными клетками (фоторецепторами). Свое название (колбочкоподобные и палочкоподобные или просто колбочки и палочки) эти клетки получили из-за формы наружного сегмента. Палочки и колбочки – это первый нейрон сетчатки.
Второй слой сетчатки представлен светочувствительными клетками (фоторецепторами). Свое название (колбочкоподобные и палочкоподобные или просто колбочки и палочки) эти клетки получили из-за формы наружного сегмента. Палочки и колбочки – это первый нейрон сетчатки.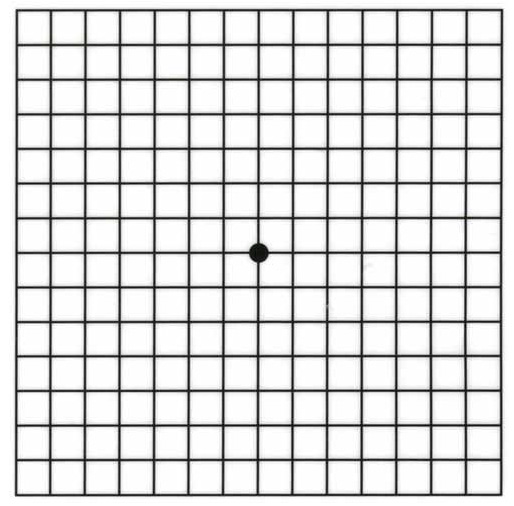
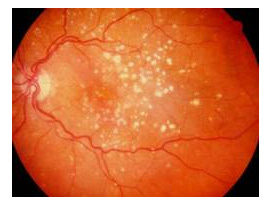 Возрастная (сенильная ) дегенерация макулы.
Возрастная (сенильная ) дегенерация макулы.